Wir beleuchten in diesem Beitrag die demographische Sonderstellung Sachsens und wie sich diese auf den Pflegesektor und durch den Mangel an Ärzten auch auf die Gesundheitsversorgung auswirken wird.
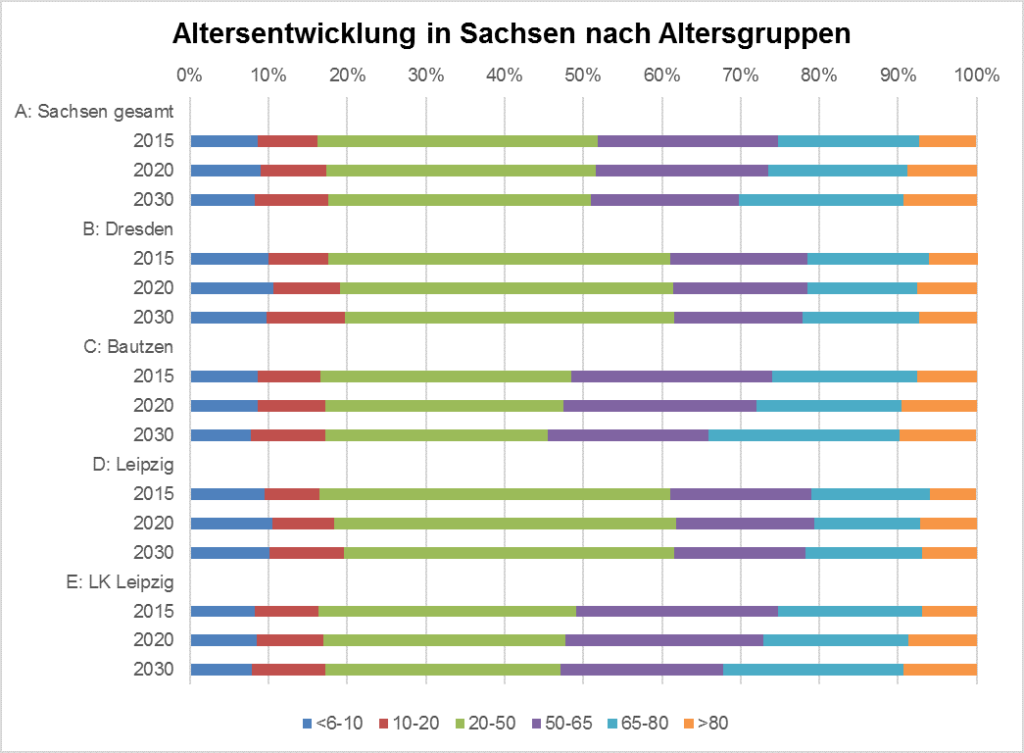
Das deutsche Gesundheitssystem und die Sicherstellung der regionalen Versorgung stehen vor dem Hintergrund der demographischen Entwicklung vor besonderen Herausforderungen. Besonders die ländliche Bevölkerung Sachsens weicht im Altersdurchschnitt vom bundesweiten Wert deutlich nach oben ab. Diese Entwicklung wird sich gemäß der Altersfortschreibung dahingehend fortsetzen, dass im Jahr 2030 in einzelnen Regionen die nicht mehr erwerbstätigen Alterssegmente (ab 65 Jahre) einen Anteil von über 30 % der Gesamtbevölkerung ausmachen werden
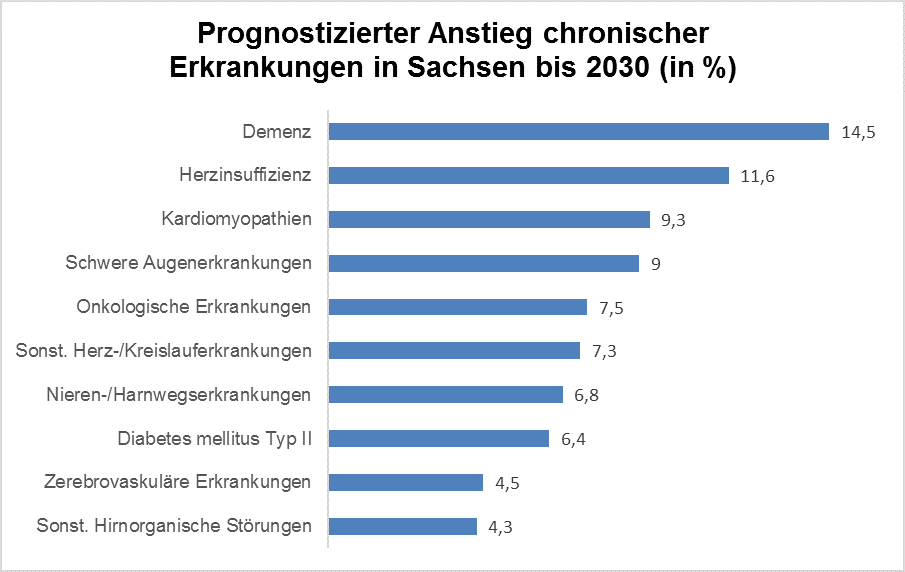
(Die angegebenen Werte je Jahr wurden als Durchschnitt aus zwei Prognosemodellen für einen starken bzw. schwachen Zuzug ermittelt.) Mit steigendem Alter erhöht sich zudem das Risiko, chronisch zu erkranken. Das zeigen auch die zehn häufigsten Krankheitsdiagnosen bei Patienten, die älter sind als 65 Jahre und 2014 von deutschen Hausärzten behandelt wurden
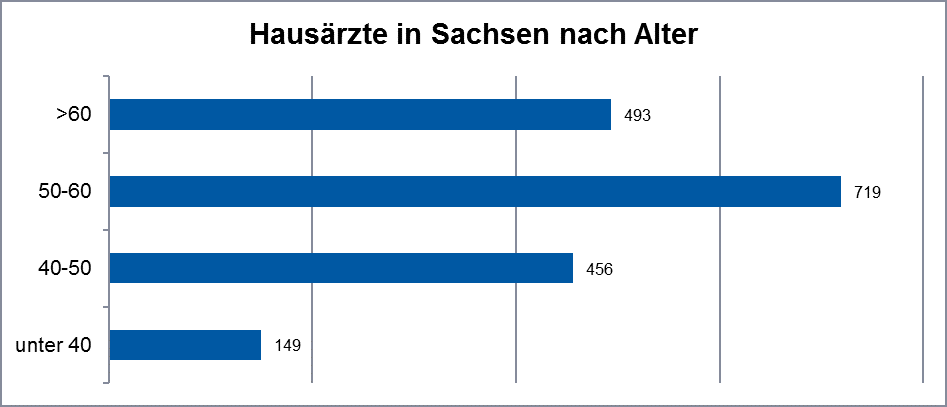
Diese dauerhafte Versorgung ist in Teilen Sachsens jedoch zumindest gefährdet. Bereits jetzt kommen im Landkreis Meißen auf einen Hausarzt knapp 2.300 potentielle Patienten, im Erzgebirgskreis sind es knapp 4.600 potentielle Patienten je Internist
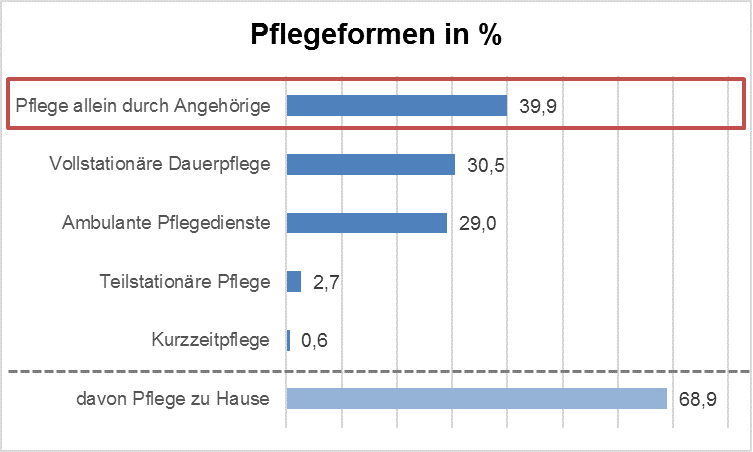
Auch eine dauerhafte informelle Pflege etwa durch jüngere Angehörige ist nicht gesichert, da sachsenweit deutlich weniger Menschen leben, die dem Alterssegment der 18-30-Jährigen zuzuordnen sind als solche, die älter als 65 Jahre
Im Lichte dieser demographischen Entwicklungen sind somit innovative Versorgungsformen vonnöten, die einerseits den Zugang zu ärztlicher Versorgung unterstützen, andererseits den Patienten einen selbständigeren Umgang mit ihrer Krankheit ermöglichen. Telemedizin-Lösungen erfüllen zumindest auf dem Papier diese Erwartungen
Allerdings sind technische Lösungen nicht uneingeschränkt und ohne Vorwissen anwendbar. Ihre regionale Passfähigkeit
Damit die Verbreitung sinnvoller technischer Lösungen auch im Gesundheitssektor voranschreiten kann, wird unser Forschungsprojekt Care4 Saxony
Referenzen
{1908008:VEU8JKWN};{1908008:UCVGJT4R};{1908008:ZY8T6PSI};{1908008:VEU8JKWN};{1908008:VEU8JKWN};{1908008:VEU8JKWN};{1908008:J6CAXU68};{1908008:MKIND8JV};{1908008:R25B6382};{1908008:3KBUN9BU};{1908008:7LA3UB99};{1908008:89QU24NV};{1908008:VZXYYC2V};{1908008:LIZQELRG};{1908008:27T7NUAL} apa author asc no 1018
%7B%22status%22%3A%22success%22%2C%22updateneeded%22%3Afalse%2C%22instance%22%3A%22zotpress-b3ca7f4f313a889e6fc937f3810d8263%22%2C%22meta%22%3A%7B%22request_last%22%3A0%2C%22request_next%22%3A0%2C%22used_cache%22%3Atrue%7D%2C%22data%22%3A%5B%7B%22key%22%3A%223KBUN9BU%22%2C%22library%22%3A%7B%22id%22%3A1908008%7D%2C%22meta%22%3A%7B%22creatorSummary%22%3A%22Cui%20et%20al.%22%2C%22parsedDate%22%3A%222016%22%2C%22numChildren%22%3A0%7D%2C%22bib%22%3A%22%3Cdiv%20class%3D%5C%22csl-bib-body%5C%22%20style%3D%5C%22line-height%3A%202%3B%20padding-left%3A%201em%3B%20text-indent%3A-1em%3B%5C%22%3E%5Cn%20%20%3Cdiv%20class%3D%5C%22csl-entry%5C%22%3ECui%2C%20M.%2C%20Wu%2C%20X.%2C%20Mao%2C%20J.%2C%20Wang%2C%20X.%2C%20%26amp%3B%20Nie%2C%20M.%20%282016%29.%20T2DM%20Self-Management%20via%20Smartphone%20Applications%3A%20A%20Systematic%20Review%20and%20Meta-Analysis.%20%3Ci%3EPLoS%20One%3C%5C%2Fi%3E%2C%20%3Ci%3E11%3C%5C%2Fi%3E%2811%29%2C%20e0166718.%20%2827861583%29.%20%3Ca%20href%3D%27https%3A%5C%2F%5C%2Fdoi.org%5C%2F10.1371%5C%2Fjournal.pone.0166718%27%3Ehttps%3A%5C%2F%5C%2Fdoi.org%5C%2F10.1371%5C%2Fjournal.pone.0166718%3C%5C%2Fa%3E%3C%5C%2Fdiv%3E%5Cn%3C%5C%2Fdiv%3E%22%2C%22data%22%3A%7B%22itemType%22%3A%22journalArticle%22%2C%22title%22%3A%22T2DM%20Self-Management%20via%20Smartphone%20Applications%3A%20A%20Systematic%20Review%20and%20Meta-Analysis%22%2C%22creators%22%3A%5B%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22M.%22%2C%22lastName%22%3A%22Cui%22%7D%2C%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22X.%22%2C%22lastName%22%3A%22Wu%22%7D%2C%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22J.%22%2C%22lastName%22%3A%22Mao%22%7D%2C%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22X.%22%2C%22lastName%22%3A%22Wang%22%7D%2C%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22M.%22%2C%22lastName%22%3A%22Nie%22%7D%5D%2C%22abstractNote%22%3A%22BACKGROUND%3A%20Mobile%20health%20interventions%20%28mHealth%29%20based%20on%20smartphone%20applications%20%28apps%29%20are%20promising%20tools%20to%20help%20improve%20diabetes%20care%20and%20self-management%3B%20however%2C%20more%20evidence%20on%20the%20efficacy%20of%20mHealth%20in%20diabetes%20care%20is%20needed.%20The%20objective%20of%20this%20study%20was%20to%20conduct%20a%20systematic%20review%20and%20meta-analysis%20of%20randomized%20controlled%20trials%20%28RCTs%29%20assessing%20the%20effect%20of%20mHealth%20apps%20on%20changes%20in%20hemoglobin%20A1c%20%28HbA1c%29%2C%20blood%20glucose%2C%20blood%20pressure%2C%20serum%20lipids%2C%20and%20body%20weight%20in%20type%202%20diabetes%20mellitus%20%28T2DM%29%20patients.%20METHODS%3A%20Two%20independent%20reviewers%20searched%20three%20online%20databases%20%28PubMed%2C%20the%20Cochrane%20Library%2C%20and%20EMBASE%29%20to%20identify%20relevant%20studies%20published%20between%20January%202005%20and%20June%202016.%20Of%20the%202%2C596%20articles%20retrieved%2C%2013%20RCTs%20were%20included.%20We%20used%20random%20effects%20model%20to%20estimate%20the%20pooled%20results.%20RESULTS%3A%20Thirteen%20studies%20were%20selected%20for%20the%20systematic%20review%2C%20six%20of%20which%20with%20data%20available%20containing%201%2C022%20patients%20were%20included%20for%20the%20meta-analysis.%20There%20was%20a%20moderate%20effect%20on%20glycemic%20control%20after%20the%20mHealth%20app-based%20interventions.%20The%20overall%20effect%20on%20HbA1c%20shown%20as%20mean%20difference%20%28MD%29%20was%20-0.40%25%20%28-4.37%20mmol%5C%2Fmol%29%20%2895%25%20confidence%20interval%20%5BCI%5D%20-0.69%20to%20-0.11%25%20%5B-7.54%20to%20-1.20%20mmol%5C%2Fmol%5D%3B%20p%20%3D%200.007%29%20and%20standardized%20mean%20differences%20%28SMD%29%20was%20-0.40%25%20%28-4.37%20mmol%5C%2Fmol%29%20%2895%25%20confidence%20interval%20%5BCI%5D%20-0.69%20to%20-0.10%25%20%5B-7.54%20to%20-1.09%20mmol%5C%2Fmol%5D%3B%20p%20%3D%200.008%29.%20A%20subgroup%20analysis%20showed%20a%20similar%20effect%20with%20-0.33%25%20%28-3.61%20mmol%5C%2Fmol%29%20%2895%25%20CI%20-0.59%20to%20-0.06%25%20%5B-6.45%20to%20-0.66%20mmol%5C%2Fmol%5D%3B%20p%20%3D%200.02%29%20in%20MD%20and%20-0.38%25%20%28-4.15%20mmol%5C%2Fmol%29%20%2895%25%20CI%20-0.71%20to%20-0.05%25%20%5B-7.76%20to%20-0.55%20mmol%5C%2Fmol%5D%3B%20p%20%3D%200.02%29%20in%20SMD%20in%20studies%20where%20patients%27%20baseline%20HbA1c%20levels%20were%20less%20than%208.0%25.%20No%20effects%20of%20mHealth%20app%20interventions%20were%20found%20on%20blood%20pressure%2C%20serum%20lipids%2C%20or%20weight.%20Assessment%20of%20overall%20study%20quality%20and%20publication%20bias%20demonstrated%20a%20low%20risk%20of%20bias%20among%20the%20six%20studies.%20CONCLUSIONS%3A%20Smartphone%20apps%20offered%20moderate%20benefits%20for%20T2DM%20self-management.%20However%2C%20more%20research%20with%20valid%20study%20designs%20and%20longer%20follow-up%20is%20needed%20to%20evaluate%20the%20impact%20of%20mHealth%20apps%20for%20diabetes%20care%20and%20self-management.%22%2C%22date%22%3A%222016%22%2C%22section%22%3A%22%22%2C%22partNumber%22%3A%22%22%2C%22partTitle%22%3A%22%22%2C%22DOI%22%3A%2210.1371%5C%2Fjournal.pone.0166718%22%2C%22citationKey%22%3A%22%22%2C%22url%22%3A%22%22%2C%22PMID%22%3A%22%22%2C%22PMCID%22%3A%22%22%2C%22ISSN%22%3A%221932-6203%22%2C%22language%22%3A%22eng%22%2C%22collections%22%3A%5B%22U6CDPXLT%22%5D%2C%22dateModified%22%3A%222018-03-22T09%3A47%3A18Z%22%7D%7D%2C%7B%22key%22%3A%22R25B6382%22%2C%22library%22%3A%7B%22id%22%3A1908008%7D%2C%22meta%22%3A%7B%22lastModifiedByUser%22%3A%7B%22id%22%3A4477198%2C%22username%22%3A%22LorenzHarst%22%2C%22name%22%3A%22%22%2C%22links%22%3A%7B%22alternate%22%3A%7B%22href%22%3A%22https%3A%5C%2F%5C%2Fwww.zotero.org%5C%2Florenzharst%22%2C%22type%22%3A%22text%5C%2Fhtml%22%7D%7D%7D%2C%22creatorSummary%22%3A%22Eysenbach%22%2C%22parsedDate%22%3A%222001%22%2C%22numChildren%22%3A0%7D%2C%22bib%22%3A%22%3Cdiv%20class%3D%5C%22csl-bib-body%5C%22%20style%3D%5C%22line-height%3A%202%3B%20padding-left%3A%201em%3B%20text-indent%3A-1em%3B%5C%22%3E%5Cn%20%20%3Cdiv%20class%3D%5C%22csl-entry%5C%22%3EEysenbach%2C%20G.%20%282001%29.%20What%20is%20e-health%3F%20%3Ci%3EJournal%20of%20Medical%20Internet%20Research%3C%5C%2Fi%3E%2C%20%3Ci%3E3%3C%5C%2Fi%3E%282%29.%3C%5C%2Fdiv%3E%5Cn%3C%5C%2Fdiv%3E%22%2C%22data%22%3A%7B%22itemType%22%3A%22journalArticle%22%2C%22title%22%3A%22What%20is%20e-health%3F%22%2C%22creators%22%3A%5B%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22Gunther%22%2C%22lastName%22%3A%22Eysenbach%22%7D%5D%2C%22abstractNote%22%3A%22%22%2C%22date%22%3A%222001%22%2C%22section%22%3A%22%22%2C%22partNumber%22%3A%22%22%2C%22partTitle%22%3A%22%22%2C%22DOI%22%3A%22%22%2C%22citationKey%22%3A%22%22%2C%22url%22%3A%22%22%2C%22PMID%22%3A%22%22%2C%22PMCID%22%3A%22%22%2C%22ISSN%22%3A%22%22%2C%22language%22%3A%22%22%2C%22collections%22%3A%5B%22U6CDPXLT%22%5D%2C%22dateModified%22%3A%222017-11-15T13%3A56%3A52Z%22%7D%7D%2C%7B%22key%22%3A%2289QU24NV%22%2C%22library%22%3A%7B%22id%22%3A1908008%7D%2C%22meta%22%3A%7B%22creatorSummary%22%3A%22Feo%20et%20al.%22%2C%22parsedDate%22%3A%222012-12%22%2C%22numChildren%22%3A0%7D%2C%22bib%22%3A%22%3Cdiv%20class%3D%5C%22csl-bib-body%5C%22%20style%3D%5C%22line-height%3A%202%3B%20padding-left%3A%201em%3B%20text-indent%3A-1em%3B%5C%22%3E%5Cn%20%20%3Cdiv%20class%3D%5C%22csl-entry%5C%22%3EFeo%2C%20E.%20D.%2C%20Belvis%2C%20A.%20G.%20de%2C%20Silenzi%2C%20A.%2C%20Specchia%2C%20M.%20L.%2C%20Gall%26%23xEC%3B%2C%20P.%2C%20%26amp%3B%20Ricciardi%2C%20W.%20%282012%29.%20Patient-Centeredness%20and%20e-Health%20Among%20Italian%20Hospitals%3A%20Results%20of%20a%20Cross-Sectional%20Web-Based%20Survey.%20%3Ci%3ETelemedicine%20and%20E-Health%3C%5C%2Fi%3E%2C%20%3Ci%3E18%3C%5C%2Fi%3E%2810%29%2C%206.%20%3Ca%20href%3D%27https%3A%5C%2F%5C%2Fdoi.org%5C%2F10.1089%5C%2Ftmj.2011.0234%27%3Ehttps%3A%5C%2F%5C%2Fdoi.org%5C%2F10.1089%5C%2Ftmj.2011.0234%3C%5C%2Fa%3E%3C%5C%2Fdiv%3E%5Cn%3C%5C%2Fdiv%3E%22%2C%22data%22%3A%7B%22itemType%22%3A%22journalArticle%22%2C%22title%22%3A%22Patient-Centeredness%20and%20e-Health%20Among%20Italian%20Hospitals%3A%20Results%20of%20a%20Cross-Sectional%20Web-Based%20Survey%22%2C%22creators%22%3A%5B%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22Emma%20De%22%2C%22lastName%22%3A%22Feo%22%7D%2C%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22Antonio%20Giulio%20de%22%2C%22lastName%22%3A%22Belvis%22%7D%2C%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22Andrea%22%2C%22lastName%22%3A%22Silenzi%22%7D%2C%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22Maria%20Lucia%22%2C%22lastName%22%3A%22Specchia%22%7D%2C%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22Paoloa%22%2C%22lastName%22%3A%22Gall%5Cu00ec%22%7D%2C%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22Walter%22%2C%22lastName%22%3A%22Ricciardi%22%7D%5D%2C%22abstractNote%22%3A%22%22%2C%22date%22%3A%22December%202012%22%2C%22section%22%3A%22%22%2C%22partNumber%22%3A%22%22%2C%22partTitle%22%3A%22%22%2C%22DOI%22%3A%2210.1089%5C%2Ftmj.2011.0234%22%2C%22citationKey%22%3A%22%22%2C%22url%22%3A%22http%3A%5C%2F%5C%2Fonline.liebertpub.com%5C%2Fdoi%5C%2Fabs%5C%2F10.1089%5C%2Ftmj.2011.0234%22%2C%22PMID%22%3A%22%22%2C%22PMCID%22%3A%22%22%2C%22ISSN%22%3A%22%22%2C%22language%22%3A%22%22%2C%22collections%22%3A%5B%5D%2C%22dateModified%22%3A%222018-02-19T09%3A37%3A11Z%22%7D%7D%2C%7B%22key%22%3A%22ZY8T6PSI%22%2C%22library%22%3A%7B%22id%22%3A1908008%7D%2C%22meta%22%3A%7B%22creatorSummary%22%3A%22Hurrelmann%22%2C%22parsedDate%22%3A%222016%22%2C%22numChildren%22%3A0%7D%2C%22bib%22%3A%22%3Cdiv%20class%3D%5C%22csl-bib-body%5C%22%20style%3D%5C%22line-height%3A%202%3B%20padding-left%3A%201em%3B%20text-indent%3A-1em%3B%5C%22%3E%5Cn%20%20%3Cdiv%20class%3D%5C%22csl-entry%5C%22%3EHurrelmann%2C%20K.%20%282016%29.%20%3Ci%3EHandbuch%20Gesundheitswissenschaften%3C%5C%2Fi%3E%20%28O.%20Razum%20%26amp%3B%20K.%20Hurrelmann%2C%20Eds.%3B%206.%2C%20durchgesehene%20Aufl.%29.%20Beltz%20Verlagsgruppe.%20%3Ca%20href%3D%27http%3A%5C%2F%5C%2Fwww.content-select.com%5C%2Findex.php%3Fid%3Dbib_view%26ean%3D9783779943549%27%3Ehttp%3A%5C%2F%5C%2Fwww.content-select.com%5C%2Findex.php%3Fid%3Dbib_view%26ean%3D9783779943549%3C%5C%2Fa%3E%3C%5C%2Fdiv%3E%5Cn%3C%5C%2Fdiv%3E%22%2C%22data%22%3A%7B%22itemType%22%3A%22book%22%2C%22title%22%3A%22Handbuch%20Gesundheitswissenschaften%22%2C%22creators%22%3A%5B%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22Klaus%22%2C%22lastName%22%3A%22Hurrelmann%22%7D%2C%7B%22creatorType%22%3A%22editor%22%2C%22firstName%22%3A%22Oliver%22%2C%22lastName%22%3A%22Razum%22%7D%2C%7B%22creatorType%22%3A%22editor%22%2C%22firstName%22%3A%22Klaus%22%2C%22lastName%22%3A%22Hurrelmann%22%7D%5D%2C%22abstractNote%22%3A%22%22%2C%22date%22%3A%222016%22%2C%22originalDate%22%3A%22%22%2C%22originalPublisher%22%3A%22%22%2C%22originalPlace%22%3A%22%22%2C%22format%22%3A%22%22%2C%22ISBN%22%3A%22978-3-7799-4354-9%22%2C%22DOI%22%3A%22%22%2C%22citationKey%22%3A%22%22%2C%22url%22%3A%22http%3A%5C%2F%5C%2Fwww.content-select.com%5C%2Findex.php%3Fid%3Dbib_view%26ean%3D9783779943549%22%2C%22ISSN%22%3A%22%22%2C%22language%22%3A%22%22%2C%22collections%22%3A%5B%5D%2C%22dateModified%22%3A%222018-02-19T09%3A36%3A26Z%22%7D%7D%2C%7B%22key%22%3A%22UCVGJT4R%22%2C%22library%22%3A%7B%22id%22%3A1908008%7D%2C%22meta%22%3A%7B%22lastModifiedByUser%22%3A%7B%22id%22%3A253023%2C%22username%22%3A%22hannes.schlieter%22%2C%22name%22%3A%22%22%2C%22links%22%3A%7B%22alternate%22%3A%7B%22href%22%3A%22https%3A%5C%2F%5C%2Fwww.zotero.org%5C%2Fhannes.schlieter%22%2C%22type%22%3A%22text%5C%2Fhtml%22%7D%7D%7D%2C%22creatorSummary%22%3A%22Jacob%20et%20al.%22%2C%22parsedDate%22%3A%222016%22%2C%22numChildren%22%3A0%7D%2C%22bib%22%3A%22%3Cdiv%20class%3D%5C%22csl-bib-body%5C%22%20style%3D%5C%22line-height%3A%202%3B%20padding-left%3A%201em%3B%20text-indent%3A-1em%3B%5C%22%3E%5Cn%20%20%3Cdiv%20class%3D%5C%22csl-entry%5C%22%3EJacob%2C%20L.%2C%20Breuer%2C%20J.%2C%20%26amp%3B%20Kostev%2C%20K.%20%282016%29.%20Prevalence%20of%20chronic%20diseases%20among%20older%20patients%20in%20German%20general%20practices.%20%3Ci%3EGerman%20Medical%20Science%3A%20GMS%20e-Journal%3C%5C%2Fi%3E%2C%20%3Ci%3E14%3C%5C%2Fi%3E%2C%20Doc03.%20%3Ca%20href%3D%27https%3A%5C%2F%5C%2Fdoi.org%5C%2F10.3205%5C%2F000230%27%3Ehttps%3A%5C%2F%5C%2Fdoi.org%5C%2F10.3205%5C%2F000230%3C%5C%2Fa%3E%3C%5C%2Fdiv%3E%5Cn%3C%5C%2Fdiv%3E%22%2C%22data%22%3A%7B%22itemType%22%3A%22journalArticle%22%2C%22title%22%3A%22Prevalence%20of%20chronic%20diseases%20among%20older%20patients%20in%20German%20general%20practices%22%2C%22creators%22%3A%5B%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22Louis%22%2C%22lastName%22%3A%22Jacob%22%7D%2C%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22Jessica%22%2C%22lastName%22%3A%22Breuer%22%7D%2C%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22Karel%22%2C%22lastName%22%3A%22Kostev%22%7D%5D%2C%22abstractNote%22%3A%22AIMS%3A%20To%20evaluate%20the%20prevalence%20of%20chronic%20diseases%20%28CDs%29%20among%20older%20patients%20in%20German%20general%20practices%20%28GPs%29.%5CnMETHODS%3A%20A%20total%20of%20840%2C319%20patients%20older%20than%2065%20years%20%28359%2C289%20male%20and%20481%2C030%20female%29%20who%20consulted%20a%20GP%20between%20January%20and%20December%202014%20were%20selected.%20Ten%20different%20CDs%20were%20considered%3A%20hypertension%2C%20lipid%20metabolism%2C%20diabetes%2C%20coronary%20heart%20disease%2C%20cancer%2C%20chronic%20obstructive%20pulmonary%20disease%2C%20heart%20failure%2C%20stroke%2C%20chronic%20kidney%20disease%20and%20osteoporosis.%20The%20prevalence%2C%20defined%20as%20the%20proportion%20of%20patients%20diagnosed%20with%20these%20disorders%2C%20was%20estimated.%5CnRESULTS%3A%20All%20CDs%20were%20very%20common%20in%20older%20subjects.%20Hypertension%20was%20the%20most%20common%20CD%2C%20affecting%2065.7%25%20of%20men%20and%2066.1%25%20of%20women.%20Stroke%20was%20the%20least%20frequent%20CD%2C%20with%206.6%25%20of%20men%20and%205.1%25%20of%20women%20displaying%20this%20condition.%20More%20than%20one%20out%20of%20two%20subjects%20had%20between%20one%20and%20three%20CDs%20%28men%3A%2057.7%25%20and%20women%3A%2059.3%25%29.%20Approximately%2025%25%20of%20subjects%20had%20four%20or%20more%20CDs%20%28men%3A%2026.6%25%20and%20women%3A%2023.6%25%29.%5CnCONCLUSIONS%3A%20Our%20study%20showed%20that%20the%20prevalence%20of%20CDs%20is%20high%20in%20the%20German%20elderly%20population.%20Hypertension%20was%20the%20most%20frequent%20chronic%20condition%20and%20around%2025%25%20of%20patients%20displayed%20at%20least%20four%20CDs.%22%2C%22date%22%3A%222016%22%2C%22section%22%3A%22%22%2C%22partNumber%22%3A%22%22%2C%22partTitle%22%3A%22%22%2C%22DOI%22%3A%2210.3205%5C%2F000230%22%2C%22citationKey%22%3A%22%22%2C%22url%22%3A%22%22%2C%22PMID%22%3A%2226977142%22%2C%22PMCID%22%3A%22PMC4779902%22%2C%22ISSN%22%3A%221612-3174%22%2C%22language%22%3A%22eng%22%2C%22collections%22%3A%5B%5D%2C%22dateModified%22%3A%222018-02-13T08%3A46%3A26Z%22%7D%7D%2C%7B%22key%22%3A%22VZXYYC2V%22%2C%22library%22%3A%7B%22id%22%3A1908008%7D%2C%22meta%22%3A%7B%22lastModifiedByUser%22%3A%7B%22id%22%3A253023%2C%22username%22%3A%22hannes.schlieter%22%2C%22name%22%3A%22%22%2C%22links%22%3A%7B%22alternate%22%3A%7B%22href%22%3A%22https%3A%5C%2F%5C%2Fwww.zotero.org%5C%2Fhannes.schlieter%22%2C%22type%22%3A%22text%5C%2Fhtml%22%7D%7D%7D%2C%22creatorSummary%22%3A%22Karsh%22%2C%22parsedDate%22%3A%222004-10%22%2C%22numChildren%22%3A1%7D%2C%22bib%22%3A%22%3Cdiv%20class%3D%5C%22csl-bib-body%5C%22%20style%3D%5C%22line-height%3A%202%3B%20padding-left%3A%201em%3B%20text-indent%3A-1em%3B%5C%22%3E%5Cn%20%20%3Cdiv%20class%3D%5C%22csl-entry%5C%22%3EKarsh%2C%20B.-T.%20%282004%29.%20Beyond%20usability%3A%20designing%20effective%20technology%20implementation%20systems%20to%20promote%20patient%20safety.%20%3Ci%3EQuality%20%26amp%3B%20Safety%20in%20Health%20Care%3C%5C%2Fi%3E%2C%20%3Ci%3E13%3C%5C%2Fi%3E%285%29%2C%20388%26%23x2013%3B394.%20%3Ca%20href%3D%27https%3A%5C%2F%5C%2Fdoi.org%5C%2F10.1136%5C%2Fqhc.13.5.388%27%3Ehttps%3A%5C%2F%5C%2Fdoi.org%5C%2F10.1136%5C%2Fqhc.13.5.388%3C%5C%2Fa%3E%3C%5C%2Fdiv%3E%5Cn%3C%5C%2Fdiv%3E%22%2C%22data%22%3A%7B%22itemType%22%3A%22journalArticle%22%2C%22title%22%3A%22Beyond%20usability%3A%20designing%20effective%20technology%20implementation%20systems%20to%20promote%20patient%20safety%22%2C%22creators%22%3A%5B%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22B.-T.%22%2C%22lastName%22%3A%22Karsh%22%7D%5D%2C%22abstractNote%22%3A%22Evidence%20is%20emerging%20that%20certain%20technologies%20such%20as%20computerized%20provider%20order%20entry%20may%20reduce%20the%20likelihood%20of%20patient%20harm.%20However%2C%20many%20technologies%20that%20should%20reduce%20medical%20errors%20have%20been%20abandoned%20because%20of%20problems%20with%20their%20design%2C%20their%20impact%20on%20workflow%2C%20and%20general%20dissatisfaction%20with%20them%20by%20end%20users.%20Patient%20safety%20researchers%20have%20therefore%20looked%20to%20human%20factors%20engineering%20for%20guidance%20on%20how%20to%20design%20technologies%20to%20be%20usable%20%28easy%20to%20use%29%20and%20useful%20%28improving%20job%20performance%2C%20efficiency%2C%20and%5C%2For%20quality%29.%20While%20this%20is%20a%20necessary%20step%20towards%20improving%20the%20likelihood%20of%20end%20user%20satisfaction%2C%20it%20is%20still%20not%20sufficient.%20Human%20factors%20engineering%20research%20has%20shown%20that%20the%20manner%20in%20which%20technologies%20are%20implemented%20also%20needs%20to%20be%20designed%20carefully%20if%20benefits%20are%20to%20be%20realized.%20This%20paper%20reviews%20the%20theoretical%20knowledge%20on%20what%20leads%20to%20successful%20technology%20implementation%20and%20how%20this%20can%20be%20translated%20into%20specifically%20designed%20processes%20for%20successful%20technology%20change.%20The%20literature%20on%20diffusion%20of%20innovations%2C%20technology%20acceptance%2C%20organisational%20justice%2C%20participative%20decision%20making%2C%20and%20organisational%20change%20is%20reviewed%20and%20strategies%20for%20promoting%20successful%20implementation%20are%20provided.%20Given%20the%20rapid%20and%20ever%20increasing%20pace%20of%20technology%20implementation%20in%20health%20care%2C%20it%20is%20critical%20for%20the%20science%20of%20technology%20implementation%20to%20be%20understood%20and%20incorporated%20into%20efforts%20to%20improve%20patient%20safety.%22%2C%22date%22%3A%22Oct%202004%22%2C%22section%22%3A%22%22%2C%22partNumber%22%3A%22%22%2C%22partTitle%22%3A%22%22%2C%22DOI%22%3A%2210.1136%5C%2Fqhc.13.5.388%22%2C%22citationKey%22%3A%22%22%2C%22url%22%3A%22%22%2C%22PMID%22%3A%2215465944%22%2C%22PMCID%22%3A%22PMC1743880%22%2C%22ISSN%22%3A%221475-3898%22%2C%22language%22%3A%22eng%22%2C%22collections%22%3A%5B%5D%2C%22dateModified%22%3A%222018-01-25T12%3A49%3A19Z%22%7D%7D%2C%7B%22key%22%3A%22LIZQELRG%22%2C%22library%22%3A%7B%22id%22%3A1908008%7D%2C%22meta%22%3A%7B%22creatorSummary%22%3A%22Koch%20and%20Frees%22%2C%22parsedDate%22%3A%222017%22%2C%22numChildren%22%3A1%7D%2C%22bib%22%3A%22%3Cdiv%20class%3D%5C%22csl-bib-body%5C%22%20style%3D%5C%22line-height%3A%202%3B%20padding-left%3A%201em%3B%20text-indent%3A-1em%3B%5C%22%3E%5Cn%20%20%3Cdiv%20class%3D%5C%22csl-entry%5C%22%3EKoch%2C%20W.%2C%20%26amp%3B%20Frees%2C%20B.%20%282017%29.%20ARD%5C%2FZDF-Onlinestudie%202017%3A%20Neun%20von%20zehn%20Deutschen%20online.%20%3Ci%3EMedia%20Perspektiven%3C%5C%2Fi%3E%2C%20%3Ci%3E9%3C%5C%2Fi%3E%2C%20434%26%23x2013%3B446.%20%3Ca%20href%3D%27http%3A%5C%2F%5C%2Fwww.ard-zdf-onlinestudie.de%5C%2Fardzdf-onlinestudie-2017%5C%2Fonlinenutzung%5C%2F%27%3Ehttp%3A%5C%2F%5C%2Fwww.ard-zdf-onlinestudie.de%5C%2Fardzdf-onlinestudie-2017%5C%2Fonlinenutzung%5C%2F%3C%5C%2Fa%3E%3C%5C%2Fdiv%3E%5Cn%3C%5C%2Fdiv%3E%22%2C%22data%22%3A%7B%22itemType%22%3A%22journalArticle%22%2C%22title%22%3A%22ARD%5C%2FZDF-Onlinestudie%202017%3A%20Neun%20von%20zehn%20Deutschen%20online%22%2C%22creators%22%3A%5B%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22Wolfgang%22%2C%22lastName%22%3A%22Koch%22%7D%2C%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22Beate%22%2C%22lastName%22%3A%22Frees%22%7D%5D%2C%22abstractNote%22%3A%22Kurz%20und%20knapp%5Cn%5Cu2022%20%20%20%20Die%20ARD%5C%2FZDF-Onlinestudie%20wurde%202017%20zum%2020.%20Mal%20durchgef%5Cu00fchrt.%5Cn%5Cu2022%20%20%20%20Als%20Teil%20der%20Studienreihe%20%5Cu201eMedien%20und%20ihr%20Publikum%5Cu201c%20verwendet%20%5Cndie%20Onlinestudie%20erstmals%20einen%20neuen%20methodischen%20Ansatz.%5Cn%5Cu2022%20%20%20%2072%20Prozent%20aller%20ab%2014-J%5Cu00e4hrigen%20sind%20t%5Cu00e4gliche%20Internetnutzer.%5Cn%5Cu2022%20%20%20%20Eine%20dreiviertel%20Stunde%20t%5Cu00e4glich%20wird%20mit%20Mediennutzung%20%5Cnonline%20verbracht%3B%20die%20meiste%20Onlinezeit%20entf%5Cu00e4llt%20auf%20Individual-%5Cnkommunikation.%5Cn%5Cu2022%20Die%20sozialen%20Medien%20stagnieren%2C%20w%5Cu00e4hrend%20Streamingdienste%20zulegen.%22%2C%22date%22%3A%222017%22%2C%22section%22%3A%22%22%2C%22partNumber%22%3A%22%22%2C%22partTitle%22%3A%22%22%2C%22DOI%22%3A%22%22%2C%22citationKey%22%3A%22%22%2C%22url%22%3A%22http%3A%5C%2F%5C%2Fwww.ard-zdf-onlinestudie.de%5C%2Fardzdf-onlinestudie-2017%5C%2Fonlinenutzung%5C%2F%22%2C%22PMID%22%3A%22%22%2C%22PMCID%22%3A%22%22%2C%22ISSN%22%3A%22%22%2C%22language%22%3A%22%22%2C%22collections%22%3A%5B%5D%2C%22dateModified%22%3A%222018-02-13T09%3A14%3A55Z%22%7D%7D%2C%7B%22key%22%3A%227LA3UB99%22%2C%22library%22%3A%7B%22id%22%3A1908008%7D%2C%22meta%22%3A%7B%22lastModifiedByUser%22%3A%7B%22id%22%3A253023%2C%22username%22%3A%22hannes.schlieter%22%2C%22name%22%3A%22%22%2C%22links%22%3A%7B%22alternate%22%3A%7B%22href%22%3A%22https%3A%5C%2F%5C%2Fwww.zotero.org%5C%2Fhannes.schlieter%22%2C%22type%22%3A%22text%5C%2Fhtml%22%7D%7D%7D%2C%22creatorSummary%22%3A%22Riley%20et%20al.%22%2C%22parsedDate%22%3A%222011-03%22%2C%22numChildren%22%3A1%7D%2C%22bib%22%3A%22%3Cdiv%20class%3D%5C%22csl-bib-body%5C%22%20style%3D%5C%22line-height%3A%202%3B%20padding-left%3A%201em%3B%20text-indent%3A-1em%3B%5C%22%3E%5Cn%20%20%3Cdiv%20class%3D%5C%22csl-entry%5C%22%3ERiley%2C%20W.%20T.%2C%20Rivera%2C%20D.%20E.%2C%20Atienza%2C%20A.%20A.%2C%20Nilsen%2C%20W.%2C%20Allison%2C%20S.%20M.%2C%20%26amp%3B%20Mermelstein%2C%20R.%20%282011%29.%20Health%20behavior%20models%20in%20the%20age%20of%20mobile%20interventions%3A%20are%20our%20theories%20up%20to%20the%20task%3F%20%3Ci%3ETranslational%20Behavioral%20Medicine%3C%5C%2Fi%3E%2C%20%3Ci%3E1%3C%5C%2Fi%3E%281%29%2C%2053%26%23x2013%3B71.%20%3Ca%20href%3D%27https%3A%5C%2F%5C%2Fdoi.org%5C%2F10.1007%5C%2Fs13142-011-0021-7%27%3Ehttps%3A%5C%2F%5C%2Fdoi.org%5C%2F10.1007%5C%2Fs13142-011-0021-7%3C%5C%2Fa%3E%3C%5C%2Fdiv%3E%5Cn%3C%5C%2Fdiv%3E%22%2C%22data%22%3A%7B%22itemType%22%3A%22journalArticle%22%2C%22title%22%3A%22Health%20behavior%20models%20in%20the%20age%20of%20mobile%20interventions%3A%20are%20our%20theories%20up%20to%20the%20task%3F%22%2C%22creators%22%3A%5B%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22William%20T%22%2C%22lastName%22%3A%22Riley%22%7D%2C%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22Daniel%20E%22%2C%22lastName%22%3A%22Rivera%22%7D%2C%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22Audie%20A%22%2C%22lastName%22%3A%22Atienza%22%7D%2C%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22Wendy%22%2C%22lastName%22%3A%22Nilsen%22%7D%2C%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22Susannah%20M%22%2C%22lastName%22%3A%22Allison%22%7D%2C%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22Robin%22%2C%22lastName%22%3A%22Mermelstein%22%7D%5D%2C%22abstractNote%22%3A%22Mobile%20technologies%20are%20being%20used%20to%20deliver%20health%20behavior%20interventions.%20The%20study%20aims%20to%20determine%20how%20health%20behavior%20theories%20are%20applied%20to%20mobile%20interventions.%20This%20is%20a%20review%20of%20the%20theoretical%20basis%20and%20interactivity%20of%20mobile%20health%20behavior%20interventions.%20Many%20of%20the%20mobile%20health%20behavior%20interventions%20reviewed%20were%20predominately%20one%20way%20%28i.e.%2C%20mostly%20data%20input%20or%20informational%20output%29%2C%20but%20some%20have%20leveraged%20mobile%20technologies%20to%20provide%20just-in-time%2C%20interactive%2C%20and%20adaptive%20interventions.%20Most%20smoking%20and%20weight%20loss%20studies%20reported%20a%20theoretical%20basis%20for%20the%20mobile%20intervention%2C%20but%20most%20of%20the%20adherence%20and%20disease%20management%20studies%20did%20not.%20Mobile%20health%20behavior%20intervention%20development%20could%20benefit%20from%20greater%20application%20of%20health%20behavior%20theories.%20Current%20theories%2C%20however%2C%20appear%20inadequate%20to%20inform%20mobile%20intervention%20development%20as%20these%20interventions%20become%20more%20interactive%20and%20adaptive.%20Dynamic%20feedback%20system%20theories%20of%20health%20behavior%20can%20be%20developed%20utilizing%20longitudinal%20data%20from%20mobile%20devices%20and%20control%20systems%20engineering%20models.%22%2C%22date%22%3A%222011-3%22%2C%22section%22%3A%22%22%2C%22partNumber%22%3A%22%22%2C%22partTitle%22%3A%22%22%2C%22DOI%22%3A%2210.1007%5C%2Fs13142-011-0021-7%22%2C%22citationKey%22%3A%22%22%2C%22url%22%3A%22https%3A%5C%2F%5C%2Fwww.ncbi.nlm.nih.gov%5C%2Fpmc%5C%2Farticles%5C%2FPMC3142960%5C%2F%22%2C%22PMID%22%3A%2221796270%22%2C%22PMCID%22%3A%22PMC3142960%22%2C%22ISSN%22%3A%221869-6716%22%2C%22language%22%3A%22%22%2C%22collections%22%3A%5B%22U6CDPXLT%22%5D%2C%22dateModified%22%3A%222018-01-25T12%3A17%3A21Z%22%7D%7D%2C%7B%22key%22%3A%22MKIND8JV%22%2C%22library%22%3A%7B%22id%22%3A1908008%7D%2C%22meta%22%3A%7B%22creatorSummary%22%3A%22Schmidt%22%2C%22parsedDate%22%3A%222016%22%2C%22numChildren%22%3A1%7D%2C%22bib%22%3A%22%3Cdiv%20class%3D%5C%22csl-bib-body%5C%22%20style%3D%5C%22line-height%3A%202%3B%20padding-left%3A%201em%3B%20text-indent%3A-1em%3B%5C%22%3E%5Cn%20%20%3Cdiv%20class%3D%5C%22csl-entry%5C%22%3ESchmidt%2C%20R.%20%282016%29.%20Zukunft%20der%20Pflege%3A%20Morbidit%26%23xE4%3Btsentwicklung%20und%20Familienstrukturen%20als%20Anforderungen%20f%26%23xFC%3Br%20die%20zuk%26%23xFC%3Bnftige%20Gestaltung%20der%20Pflege.%20%3Ci%3EBl%26%23xE4%3Btter%20Der%20Wohlfahrtspflege%3C%5C%2Fi%3E%2C%20%3Ci%3E163%3C%5C%2Fi%3E%281%29%2C%203%26%23x2013%3B5.%20%3Ca%20href%3D%27https%3A%5C%2F%5C%2Fdoi.org%5C%2F10.5771%5C%2F0340-8574-2016-1-3%27%3Ehttps%3A%5C%2F%5C%2Fdoi.org%5C%2F10.5771%5C%2F0340-8574-2016-1-3%3C%5C%2Fa%3E%3C%5C%2Fdiv%3E%5Cn%3C%5C%2Fdiv%3E%22%2C%22data%22%3A%7B%22itemType%22%3A%22journalArticle%22%2C%22title%22%3A%22Zukunft%20der%20Pflege%3A%20Morbidit%5Cu00e4tsentwicklung%20und%20Familienstrukturen%20als%20Anforderungen%20f%5Cu00fcr%20die%20zuk%5Cu00fcnftige%20Gestaltung%20der%20Pflege%22%2C%22creators%22%3A%5B%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22Roland%22%2C%22lastName%22%3A%22Schmidt%22%7D%5D%2C%22abstractNote%22%3A%22%22%2C%22date%22%3A%222016%22%2C%22section%22%3A%22%22%2C%22partNumber%22%3A%22%22%2C%22partTitle%22%3A%22%22%2C%22DOI%22%3A%2210.5771%5C%2F0340-8574-2016-1-3%22%2C%22citationKey%22%3A%22%22%2C%22url%22%3A%22http%3A%5C%2F%5C%2Fwww.nomos-elibrary.de%5C%2Findex.php%3Fdoi%3D10.5771%5C%2F0340-8574-2016-1-3%22%2C%22PMID%22%3A%22%22%2C%22PMCID%22%3A%22%22%2C%22ISSN%22%3A%220340-8574%22%2C%22language%22%3A%22%22%2C%22collections%22%3A%5B%22U6CDPXLT%22%5D%2C%22dateModified%22%3A%222018-02-16T12%3A49%3A59Z%22%7D%7D%2C%7B%22key%22%3A%22J6CAXU68%22%2C%22library%22%3A%7B%22id%22%3A1908008%7D%2C%22meta%22%3A%7B%22creatorSummary%22%3A%22Statisches%20Bundesamt%20%28Destatis%29%20et%20al.%22%2C%22parsedDate%22%3A%222017%22%2C%22numChildren%22%3A0%7D%2C%22bib%22%3A%22%3Cdiv%20class%3D%5C%22csl-bib-body%5C%22%20style%3D%5C%22line-height%3A%202%3B%20padding-left%3A%201em%3B%20text-indent%3A-1em%3B%5C%22%3E%5Cn%20%20%3Cdiv%20class%3D%5C%22csl-entry%5C%22%3EStatisches%20Bundesamt%20%28Destatis%29%2C%20Wissenschaftszentrum%20Berlin%20f%26%23xFC%3Br%20Sozialforschung%20%28WZB%29%2C%20%26amp%3B%20Deutsches%20Institut%20f%26%23xFC%3Br%20Wirtschaftsforschung%20%28DIW%20Berlin%29.%20%282017%29.%20%3Ci%3EDatenreport%202016%20-%20Ein%20Sozialbericht%20f%26%23xFC%3Br%20die%20Bundesrepublik%20Deutschland%3C%5C%2Fi%3E.%20Bundeszentrale%20f%26%23xFC%3Br%20politische%20Bildung.%3C%5C%2Fdiv%3E%5Cn%3C%5C%2Fdiv%3E%22%2C%22data%22%3A%7B%22itemType%22%3A%22book%22%2C%22title%22%3A%22Datenreport%202016%20-%20Ein%20Sozialbericht%20f%5Cu00fcr%20die%20Bundesrepublik%20Deutschland%22%2C%22creators%22%3A%5B%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22%22%2C%22lastName%22%3A%22Statisches%20Bundesamt%20%28Destatis%29%22%7D%2C%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22%22%2C%22lastName%22%3A%22Wissenschaftszentrum%20Berlin%20f%5Cu00fcr%20Sozialforschung%20%28WZB%29%22%7D%2C%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22%22%2C%22lastName%22%3A%22Deutsches%20Institut%20f%5Cu00fcr%20Wirtschaftsforschung%20%28DIW%20Berlin%29%22%7D%5D%2C%22abstractNote%22%3A%22%22%2C%22date%22%3A%222017%22%2C%22originalDate%22%3A%22%22%2C%22originalPublisher%22%3A%22%22%2C%22originalPlace%22%3A%22%22%2C%22format%22%3A%22%22%2C%22ISBN%22%3A%22%22%2C%22DOI%22%3A%22%22%2C%22citationKey%22%3A%22%22%2C%22url%22%3A%22%22%2C%22ISSN%22%3A%22%22%2C%22language%22%3A%22%22%2C%22collections%22%3A%5B%22U6CDPXLT%22%5D%2C%22dateModified%22%3A%222018-02-16T12%3A57%3A44Z%22%7D%7D%2C%7B%22key%22%3A%22VEU8JKWN%22%2C%22library%22%3A%7B%22id%22%3A1908008%7D%2C%22meta%22%3A%7B%22creatorSummary%22%3A%22Statistisches%20Landesamt%20des%20Freistaates%20Sachsen%22%2C%22parsedDate%22%3A%222016%22%2C%22numChildren%22%3A1%7D%2C%22bib%22%3A%22%3Cdiv%20class%3D%5C%22csl-bib-body%5C%22%20style%3D%5C%22line-height%3A%202%3B%20padding-left%3A%201em%3B%20text-indent%3A-1em%3B%5C%22%3E%5Cn%20%20%3Cdiv%20class%3D%5C%22csl-entry%5C%22%3EStatistisches%20Landesamt%20des%20Freistaates%20Sachsen.%20%282016%29.%20%3Ci%3EStatistik%20-%20Bev%26%23xF6%3Blkerungsvorausberechnung%3C%5C%2Fi%3E.%20%3Ca%20href%3D%27https%3A%5C%2F%5C%2Fwww.statistik.sachsen.de%5C%2Fhtml%5C%2F40866.htm%27%3Ehttps%3A%5C%2F%5C%2Fwww.statistik.sachsen.de%5C%2Fhtml%5C%2F40866.htm%3C%5C%2Fa%3E%3C%5C%2Fdiv%3E%5Cn%3C%5C%2Fdiv%3E%22%2C%22data%22%3A%7B%22itemType%22%3A%22webpage%22%2C%22title%22%3A%22Statistik%20-%20Bev%5Cu00f6lkerungsvorausberechnung%22%2C%22creators%22%3A%5B%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22%22%2C%22lastName%22%3A%22Statistisches%20Landesamt%20des%20Freistaates%20Sachsen%22%7D%5D%2C%22abstractNote%22%3A%22Statistik%22%2C%22date%22%3A%222016%22%2C%22DOI%22%3A%22%22%2C%22citationKey%22%3A%22%22%2C%22url%22%3A%22https%3A%5C%2F%5C%2Fwww.statistik.sachsen.de%5C%2Fhtml%5C%2F40866.htm%22%2C%22language%22%3A%22de%22%2C%22collections%22%3A%5B%22U6CDPXLT%22%5D%2C%22dateModified%22%3A%222018-02-13T09%3A18%3A22Z%22%7D%7D%2C%7B%22key%22%3A%2227T7NUAL%22%2C%22library%22%3A%7B%22id%22%3A1908008%7D%2C%22meta%22%3A%7B%22creatorSummary%22%3A%22Zeit%20online%22%2C%22parsedDate%22%3A%222018-02-07%22%2C%22numChildren%22%3A0%7D%2C%22bib%22%3A%22%3Cdiv%20class%3D%5C%22csl-bib-body%5C%22%20style%3D%5C%22line-height%3A%202%3B%20padding-left%3A%201em%3B%20text-indent%3A-1em%3B%5C%22%3E%5Cn%20%20%3Cdiv%20class%3D%5C%22csl-entry%5C%22%3EZeit%20online.%20%282018%2C%20February%207%29.%20%3Ci%3EDer%20Koalitionsvertrag%20von%20Union%20und%20SPD%20%28Zeit%20online%29%3C%5C%2Fi%3E.%20Die%20Zeit.%20%3Ca%20href%3D%27http%3A%5C%2F%5C%2Fwww.zeit.de%5C%2Fpolitik%5C%2Fdeutschland%5C%2F2018-02%5C%2Fgrosse-koalition-koalitionsvertrag-spd-cdu-csu%27%3Ehttp%3A%5C%2F%5C%2Fwww.zeit.de%5C%2Fpolitik%5C%2Fdeutschland%5C%2F2018-02%5C%2Fgrosse-koalition-koalitionsvertrag-spd-cdu-csu%3C%5C%2Fa%3E%3C%5C%2Fdiv%3E%5Cn%3C%5C%2Fdiv%3E%22%2C%22data%22%3A%7B%22itemType%22%3A%22webpage%22%2C%22title%22%3A%22Der%20Koalitionsvertrag%20von%20Union%20und%20SPD%20%28Zeit%20online%29%22%2C%22creators%22%3A%5B%7B%22creatorType%22%3A%22author%22%2C%22firstName%22%3A%22%22%2C%22lastName%22%3A%22Zeit%20online%22%7D%5D%2C%22abstractNote%22%3A%22CDU%2C%20CSU%20und%20SPD%20arbeiten%20an%20den%20letzten%20Details%20des%20Koalitionsvertrages.%20Eine%20vorl%5Cu00e4ufige%20Fassung%20k%5Cu00f6nnen%20Sie%20hier%20lesen.%22%2C%22date%22%3A%222018-02-07%22%2C%22DOI%22%3A%22%22%2C%22citationKey%22%3A%22%22%2C%22url%22%3A%22http%3A%5C%2F%5C%2Fwww.zeit.de%5C%2Fpolitik%5C%2Fdeutschland%5C%2F2018-02%5C%2Fgrosse-koalition-koalitionsvertrag-spd-cdu-csu%22%2C%22language%22%3A%22de-DE%22%2C%22collections%22%3A%5B%5D%2C%22dateModified%22%3A%222018-02-19T10%3A00%3A32Z%22%7D%7D%5D%7D
Cui, M., Wu, X., Mao, J., Wang, X., & Nie, M. (2016). T2DM Self-Management via Smartphone Applications: A Systematic Review and Meta-Analysis.
PLoS One ,
11 (11), e0166718. (27861583).
https://doi.org/10.1371/journal.pone.0166718
Eysenbach, G. (2001). What is e-health? Journal of Medical Internet Research , 3 (2).
Feo, E. D., Belvis, A. G. de, Silenzi, A., Specchia, M. L., Gallì, P., & Ricciardi, W. (2012). Patient-Centeredness and e-Health Among Italian Hospitals: Results of a Cross-Sectional Web-Based Survey.
Telemedicine and E-Health ,
18 (10), 6.
https://doi.org/10.1089/tmj.2011.0234
Hurrelmann, K. (2016).
Handbuch Gesundheitswissenschaften (O. Razum & K. Hurrelmann, Eds.; 6., durchgesehene Aufl.). Beltz Verlagsgruppe.
http://www.content-select.com/index.php?id=bib_view&ean=9783779943549
Jacob, L., Breuer, J., & Kostev, K. (2016). Prevalence of chronic diseases among older patients in German general practices.
German Medical Science: GMS e-Journal ,
14 , Doc03.
https://doi.org/10.3205/000230
Karsh, B.-T. (2004). Beyond usability: designing effective technology implementation systems to promote patient safety.
Quality & Safety in Health Care ,
13 (5), 388–394.
https://doi.org/10.1136/qhc.13.5.388
Koch, W., & Frees, B. (2017). ARD/ZDF-Onlinestudie 2017: Neun von zehn Deutschen online.
Media Perspektiven ,
9 , 434–446.
http://www.ard-zdf-onlinestudie.de/ardzdf-onlinestudie-2017/onlinenutzung/
Riley, W. T., Rivera, D. E., Atienza, A. A., Nilsen, W., Allison, S. M., & Mermelstein, R. (2011). Health behavior models in the age of mobile interventions: are our theories up to the task?
Translational Behavioral Medicine ,
1 (1), 53–71.
https://doi.org/10.1007/s13142-011-0021-7
Schmidt, R. (2016). Zukunft der Pflege: Morbiditätsentwicklung und Familienstrukturen als Anforderungen für die zukünftige Gestaltung der Pflege.
Blätter Der Wohlfahrtspflege ,
163 (1), 3–5.
https://doi.org/10.5771/0340-8574-2016-1-3
Statisches Bundesamt (Destatis), Wissenschaftszentrum Berlin für Sozialforschung (WZB), & Deutsches Institut für Wirtschaftsforschung (DIW Berlin). (2017). Datenreport 2016 - Ein Sozialbericht für die Bundesrepublik Deutschland . Bundeszentrale für politische Bildung.
Statistisches Landesamt des Freistaates Sachsen. (2016).
Statistik - Bevölkerungsvorausberechnung .
https://www.statistik.sachsen.de/html/40866.htm
Zeit online. (2018, February 7).
Der Koalitionsvertrag von Union und SPD (Zeit online) . Die Zeit.
http://www.zeit.de/politik/deutschland/2018-02/grosse-koalition-koalitionsvertrag-spd-cdu-csu
Ähnliche Beiträge